Parenterale Ernährung
als ambulante intravenöse Ernährungstherapie
Wir, die Livica, sind ein Spezialist für die medizinische Ernährungstherapie und decken das gesamte Spektrum einer parenteralen Ernährung ab. Dazu gehören die Versorgung mit Dreikammerbeuteln, individuell hergestellte Nährstofflösungen (Compounding) sowie z.B. besondere Versorgungssituationen bei Kindern und Dialysepatienten.
Die parenterale Ernährung ist ein Teil der medizinischen Ernährungstherapie, bei der essentielle Makro- und Mikronährstoffe, darunter Aminosäuren, Lipide, Glukose, Elektrolyte, Vitamine und Spurenelemente, intravenös verabreicht werden. Diese Form der Ernährung ist indiziert, wenn der Gastrointestinaltrakt seine Funktion entweder teilweise oder vollständig verloren hat, beispielsweise aufgrund von intestinalen Resorptionsstörungen, mechanischen Barrieren oder postoperativen Komplikationen.
Durch die direkte Zufuhr in den Blutkreislauf wird der Verdauungstrakt umgangen, eine vollständige Nährstoffversorgung gewährleistet und einer Mangelernährung effektiv vorgebeugt.
Diese Art der Ernährung ist besonders wichtig bei Patienten mit chronischem Darmversagen, bei denen eine Nahrungsaufnahme (oral / enteral) erschwert bzw. nicht mehr möglich ist. In diesem Fall deckt die parenterale Ernährung den vollständigen bzw. zusätzlichen Bedarf ab. Ernährung ist ein wichtiges Thema, vor allen Dingen für Patienten.
Mit einer optimierten Ernährung können der Allgemeinzustand und der Ernährungszustand eines Patienten erhalten oder sogar verbessert werden. Das wirkt sich positiv auf die Lebensqualität und den Erfolg der Therapiemaßnahmen, z.B. einer Chemotherapie, aus.
Qualitätsanspruch
Die Livica GmbH setzt bundesweit höchste Standards in der Betreuung von Patienten mit komplexen, beratungsintensiven Therapien. Unser Ziel ist es, stets eine bestmögliche, qualitätsgesicherte Betreuung im Bereich der parenteralen Ernährung zu gewährleisten. Dies erreichen wir durch ein interdisziplinäres Team aus Fachkräften, zu dem speziell ausgebildete Anästhesie- und Intensivpflegekräfte, Palliativ-Pflegekräfte sowie zertifizierte Ernährungsexperten für heimparenterale Ernährung gehören. Unsere Livica Therapiemanager orientieren sich dabei an internen Versorgungsstandards, die jeweils auf den aktuellen Leitlinien und Empfehlungen der Fachgesellschaften (z.B. DGEM, RKI, usw.) basieren.
Vorteile einer parenteralen Ernährung
- direkte und vollständige Deckung des
Nährstoffbedarfes - Verbesserung des Ernährungszustandes und Unterstützung sonstiger Therapien
- Anpassung der Nährstoffe an den individuellen Patientenbedarf
- ermöglicht die Ernährung, wenn der Nährstoffbedarf nicht oder nur teilweise über den oralen oder enteralen Weg gewährleistet werden kann
- Einsatz bei kurz- oder langfristigem Bedarf
Indikationen
- onkologische Patienten mit gastrointestinalen Funktionsstörungen
- Unterstützung der Therapie bei onkologischen Patienten zur Stabilisierung des Ernährungs-
zustandes - Kurzdarmsyndrom
- chronisch entzündliche Darmerkrankungen (z.B. Morbus Crohn)
- Darmverschluss (Ileus)
- schwere Erkrankungen des Magen-Darm-Trakts
- schwerer Gewichtsverlust und Mangelernährung
nach komplexen chirurgischen Eingriffen
Empfehlung 4 – B
HPE (= heimparenterale Ernährung) sollte denjenigen Patienten empfohlen werden, welche ihren Nährstoffbedarf
nicht ausreichend über den oralen und/oder enteralen Weg decken können und welche außerhalb des Krankenhauses
sicher behandelt werden können.
Bischoff SC et al. S3-Leitlinie der Deutschen Gesellschaft … Aktuel Ernahrungsmed 2024; 49: 73–155
Voraussetzungen und Zugänge
Für die Durchführung der parenteralen Ernährung ist ein sicherer (zentral-)venöser Zugang notwendig, da die Nährstoffe direkt in den Blutkreislauf eingebracht werden. Der Zugang wird auf die Bedürfnisse des Patienten und die Dauer der Therapie abgestimmt. Dabei sind verschiedene venöse Zugänge verfügbar, die je nach Anwendungsdauer und Nährstofflösung ausgewählt werden.
Je nach Dauer der Therapie und Konzentration der Nährlösungen kommen unterschiedliche venöse Zugänge für die heimparenterale Ernährung (HPE) zu Hause in Frage:
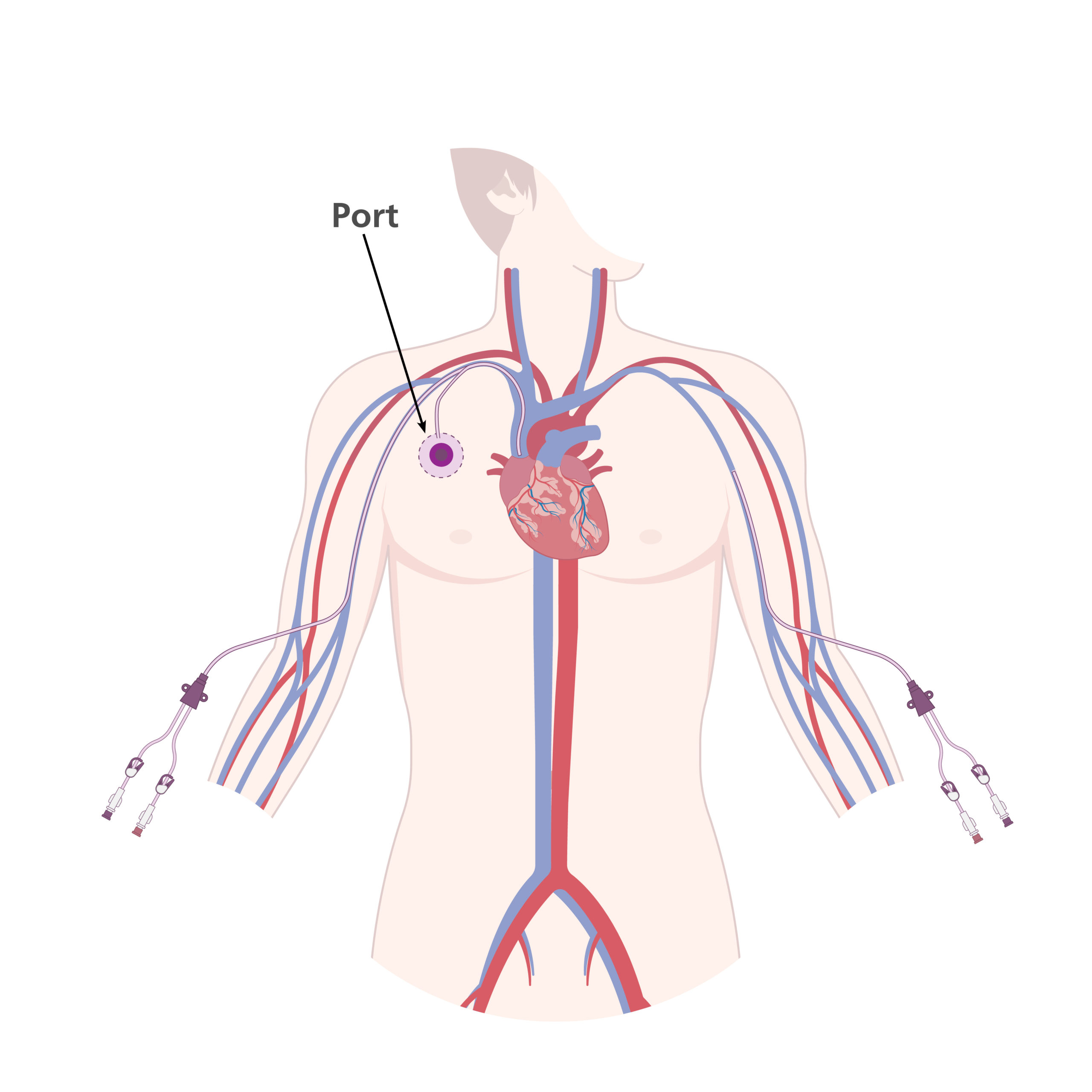 Der Portkatheter ist für die Langzeittherapie vorgesehen und besteht aus einem getunnelten Katheter, der mit einer unter der Haut implantierten Portkammer verbunden ist. Die Portnadel kann dabei bis zu einer Woche lang verbleiben.
Der Portkatheter ist für die Langzeittherapie vorgesehen und besteht aus einem getunnelten Katheter, der mit einer unter der Haut implantierten Portkammer verbunden ist. Die Portnadel kann dabei bis zu einer Woche lang verbleiben.
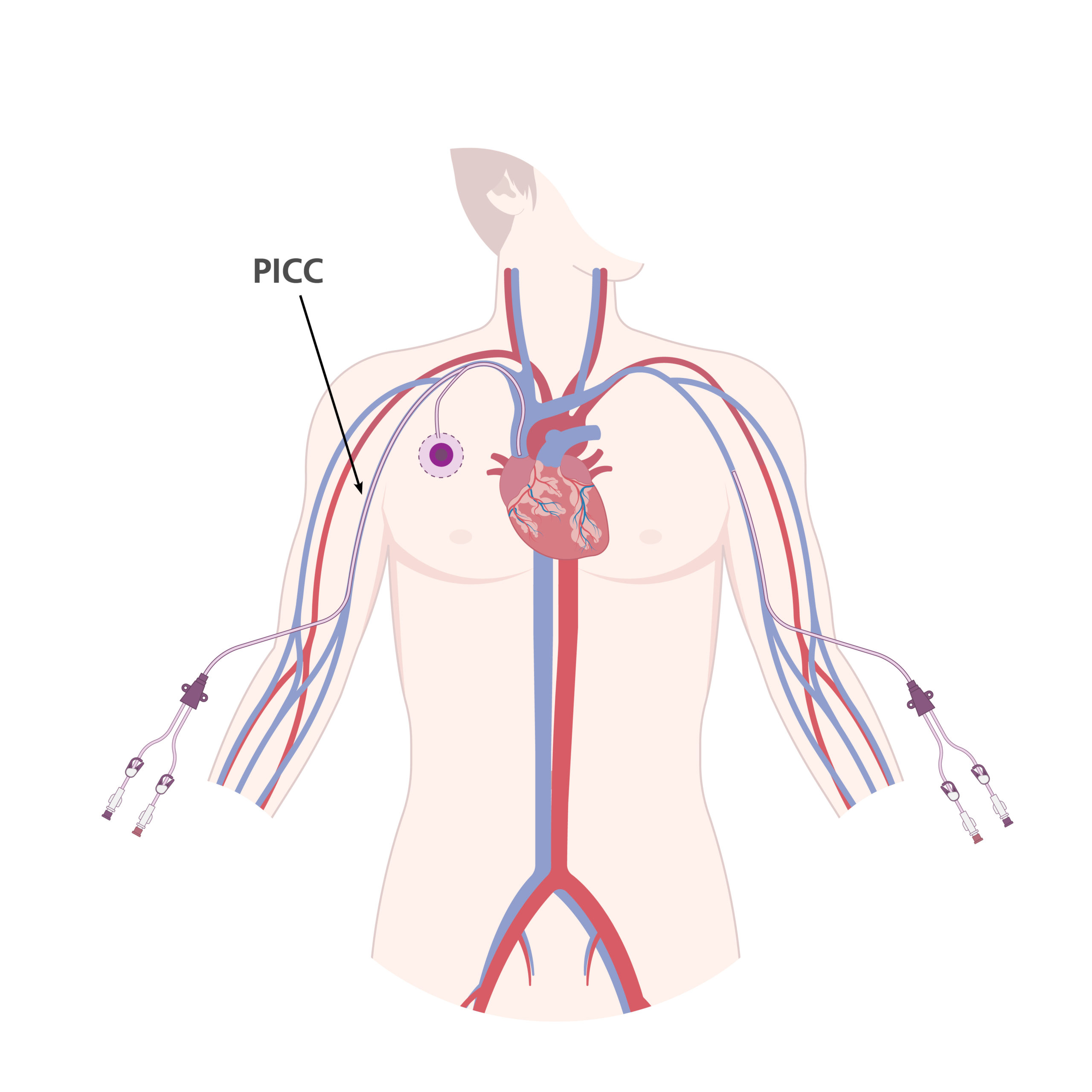 Die PICC-Line (Peripherally Inserted Central Catheter) ist ein zentralvenöser Zugang, der über eine periphere Vene am Oberarm eingeführt wird. Die Katheterspitze wird in der oberen Hohlvene (Vena cava superior) positioniert. Sie eignet sich besonders für intravenöse, mittelfristige Therapien von 1 bis 6 Monaten und stellt eine ausgezeichnete Alternative zu anderen zentralvenösen Kathetersystemen wie dem Port-System oder dem zentralen Venenkatheter (ZVK) dar.
Die PICC-Line (Peripherally Inserted Central Catheter) ist ein zentralvenöser Zugang, der über eine periphere Vene am Oberarm eingeführt wird. Die Katheterspitze wird in der oberen Hohlvene (Vena cava superior) positioniert. Sie eignet sich besonders für intravenöse, mittelfristige Therapien von 1 bis 6 Monaten und stellt eine ausgezeichnete Alternative zu anderen zentralvenösen Kathetersystemen wie dem Port-System oder dem zentralen Venenkatheter (ZVK) dar.
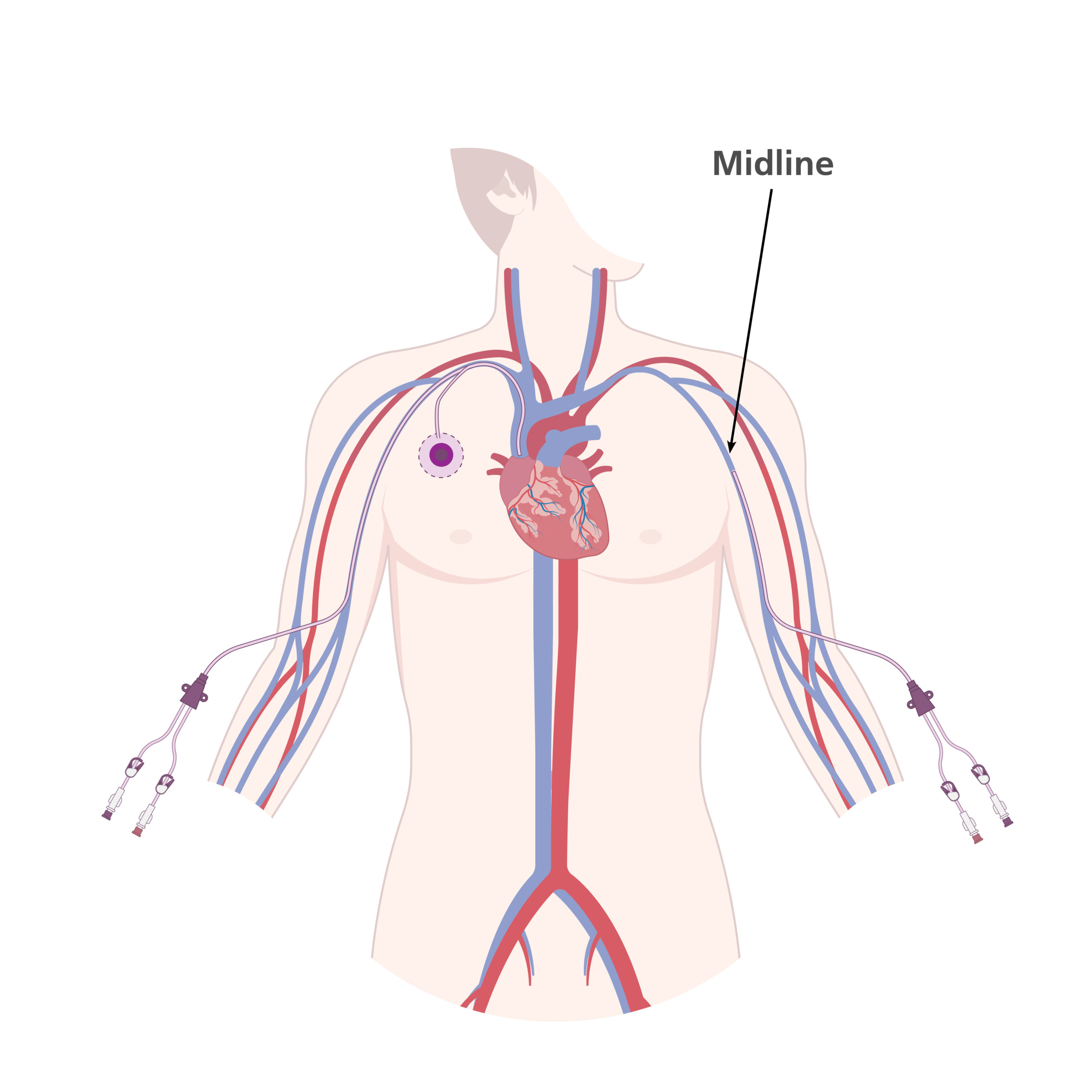 Der Smart Midline Katheter ist ein venöser Zugang, der für eine kurze bis mittelfristige Anwendung von bis zu vier Wochen geeignet ist. Er wird über eine periphere Vene am Oberarm eingeführt und hat eine maximale Länge von 25 cm. Die Katheterspitze liegt dabei in einer peripheren Vene vor der Achselbeuge. Der Smart Midline Katheter bietet eine sichere Alternative zu herkömmlichen Venenverweilkanülen.
Der Smart Midline Katheter ist ein venöser Zugang, der für eine kurze bis mittelfristige Anwendung von bis zu vier Wochen geeignet ist. Er wird über eine periphere Vene am Oberarm eingeführt und hat eine maximale Länge von 25 cm. Die Katheterspitze liegt dabei in einer peripheren Vene vor der Achselbeuge. Der Smart Midline Katheter bietet eine sichere Alternative zu herkömmlichen Venenverweilkanülen.
Der Hickman- oder Broviac-Katheter ist ein getunnelter Katheter, der sichtbar außerhalb des Körpers verläuft und einen direkten Anschluss an das Infusionssystem ermöglicht. Der großlumige Hickman-Katheter wird überwiegend bei Erwachsenen eingesetzt, während der schmalere Broviac-Katheter bevorzugt für Kinder verwendet wird.
Was wird benötigt?
Livica Therapiemanager
Unsere speziell geschulten Fachkräfte stimmen den individuellen Nährstoffbedarf mit den behandelnden Ärzten ab und sorgen für eine möglichst optimale Umsetzung der ärztlich verordneten Therapie zuhause. Zudem schulen sie den Patienten, die Angehörigen und beteiligte Pflegekräfte in der korrekten Handhabung der Produkte und Umsetzung der Therapie.
Ärzte / Apotheken
Ärzte verordnen den benötigten Therapiebedarf und überwachen die Therapie, während Apotheken die benötigten Nährlösungen als Fertigarzneimittel oder Compounding liefern. Dadurch wird eine bedarfsgerechte Ernährung des Patienten sichergstellt.
Versorgung zuhause
Die parenterale Ernährung zuhause setzt eine gut organisierte Versorgung voraus, bei der Patienten, Angehörige, ggf. Pflegedienste und der Livica Therapiemanager eng zusammenarbeiten: Je nach individueller Situation erfolgt die Einbindung eines Pflegedienstes bzw. der Angehörigen. Der Livica Therapiemanager begleitet und unterstützt durch regelmäßige Besuche beim Patienten die Therapie und sorgt für eine kontinuierliche und bestmögliche Versorgung zuhause.
Therapiebedarf
- Infusionspumpe (i.d.R.)
- Infusionssets / sonstige
- Medizinprodukte
- Nährstofflösungen als Fertigarzneimittel (3-Kammerbeutel) oder
- individuell hergestellte Nährstofflösungen (Compounding)
- ergänzende Arzneimittel
- Verbandmittel
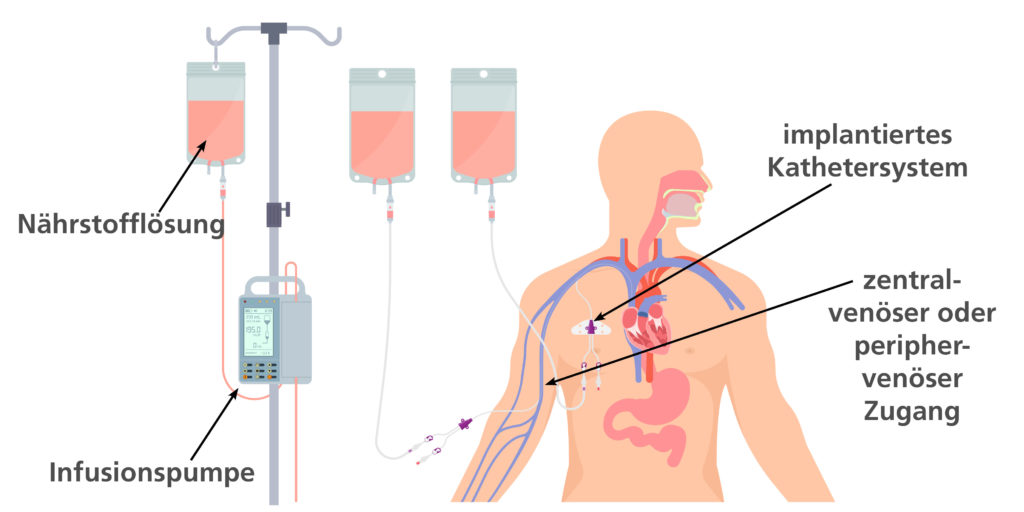
Parenterale Ernährung: Total oder supplementierend
- Totale parenterale Ernährung (TPE): Alle notwendigen Nährstoffe werden ausschließlich intravenös zugeführt.
- Supplementierende parenterale Ernährung (SPE): Ergänzt die Nahrungsaufnahme bei Patienten, die enteral (über eine Ernährungssonde), als Trinknahrung oder oral Nahrung aufnehmen, aber nicht ausreichend versorgt sind.
Mangelernährung betrifft viele Patienten
„Mangelernährung ist ein häufiges Phänomen bei chronischen oder gravierenden Erkrankungen. Sie findet sich bei etwa 20 bis 30 Prozent aller Menschen, die stationär behandelt werden müssen. Die Sarkopenie, eine Abnahme der Muskelmasse, ist zudem eine häufige Manifestation der Mangelernährung, die auch bei Adipösen Patienten vorkommt.“
(1. Norman K, Pichard C, Lochs H, Pirlich M. Prognostic impact of disease-related malnutrition. Clin Nutrition 2008; 27: 5-15)
Das Phänomen der Mangelernährung ist eine sehr häufige Begleiterscheinung, bei onkologischen Erkrankungen und Therapien.
Etwa jeder zweite Krebspatient ist während der Krebstherapie von Mangelernährung betroffen.
Folgen einer Mangelernährung in der Onkologie:
- Verschlechterung des Allgemeinzustandes – reduzierte körperliche Leistungsfähigkeit und Lebensqualität
- Erhöhtes Risiko für Komplikationen – höhere Anfälligkeit für Infektionen und schlechte Gesundheit
- Beeinträchtigung der Therapieverträglichkeit – reduzierte Wirksamkeit und erhöhte Nebenwirkungen der Krebstherapie
- Müdigkeit und Antriebslosigkeit
- Erhöhtes Sturzrisiko durch Muskelabbau
- Schwächung des Immunsystems
- Verzögerte Wundheilung
- Verlängerter Krankenhausaufenthalt und erhöhte Sterblichkeit
Weitere Informationen
In der heimparenteralen Ernährung kommen sogenannte „All-in-One-Nährlösungen“ zum Einsatz. Dazu gehören:
- Dreikammerbeutel
- Zweikammerbeutel mit separater Lipidkomponente
- Individuell hergestellte Nährlösungen aus der Apotheke
Die Berechnung des individuellen Bedarfs und der Zusammensetzung der parenteralen Ernährung erfolgt nach den medizinischen Leitlinien der Deutschen Gesellschaft für Ernährungsmedizin (DGEM). Systeme nutzen optional Zusatzfunktionen, um Bedarfsvorschläge korrekt zu berechnen – basierend auf wissenschaftlichen Erkenntnissen und langjähriger Expertise.
Die Berechnung des Nährstoffbedarfs sollte patientenindividuell und nach medizinischen Leitlinien erfolgen. Ziel ist es, die bestmögliche Versorgung zu gewährleisten und Mangelernährung zu vermeiden.
Grundlage der Berechnung:
- Körpergewicht
- Körpergröße
- Geschlecht
- Alter
Zusätzlich werden weitere Faktoren berücksichtigt:
- Aktivitätsniveau des Patienten: Von bettlägerig bis hin zu schwerer körperlicher Arbeit.
- Metabolischer Stress:
- Chronische Erkrankungen wie Leberinsuffizienz oder Tumorerkrankungen erhöhen den Energiebedarf.
- Operationen, schwere Infektionen, hohes Fieber, Dekubitus-Wunden, Traumata oder Verbrennungen erfordern eine Anpassung der Nährstoffzufuhr.
- Individueller Protein- und Flüssigkeitsbedarf: Diese Faktoren werden in die Berechnung der parenteralen Ernährung mit einbezogen.
- Im Krankenhaus dient die parenterale Ernährung dazu, Patienten aus einem kritischen in einen stabilen Zustand zu bringen.
- Die heimparenterale Ernährung (HPE) ermöglicht eine langfristige Versorgung zu Hause oder in Pflegeeinrichtungen.
Nach einem Krankenhausaufenthalt wird geprüft, ob eine häusliche Versorgung möglich ist. Dabei werden auch Materialien wie Spritzen, Kanülen oder Infusionsständer organisiert.
Betroffene und pflegende Angehörige sollten sich gründlich schulen lassen, um Sicherheit im Umgang mit der parenteralen Ernährung zu gewinnen. Ein geregelter Tagesablauf kann helfen, die Organisation zu erleichtern. Manche Patienten bevorzugen beispielsweise eine Infusion über Nacht, um tagsüber mobil zu bleiben. Je nach Krankheitsbild sollte – nach Rücksprache mit dem Arzt – eine ergänzende orale Nahrungsaufnahme nicht vollständig eingestellt werden, um die Darmfunktion zu erhalten.
- Ambulante Pflegedienste oder spezialisierte Homecare-Unternehmen übernehmen in der Regel die Versorgung.
- Nach entsprechender Schulung können auch Betroffene selbst oder pflegende Angehörige das An- und Abhängen der Infusionen durchführen.
Die Kontrolle der parenteralen Ernährung liegt in ärztlicher Verantwortung, dennoch können Betroffene und Angehörige bestimmte Parameter selbst beobachten:
- Regelmäßige Gewichtskontrolle zur Überprüfung der Nährstoffversorgung.
- Subjektives Empfinden des Patienten: Gibt es Unwohlsein oder Nebenwirkungen?
- Beobachtung der Infusionsgeschwindigkeit: Eine zu hohe Laufgeschwindigkeit kann zu Durchfall oder Übelkeit führen. In solchen Fällen ist eine ärztliche Anpassung notwendig.